Что делать, если ребенок кашляет? Лечим кашель у ребенка
Каждый ребенок кашляет. Родители обычно начинают беспокоиться, если кашель постоянный, тут они всячески стараются помочь ребенку перестать кашлять. Но кашель — почти всегда благо, он помогает очистить дыхательные пути. Поэтому в большинстве случаев нужно не подавлять кашель ребенка, а помочь ему лучше откашляться.
Верхние дыхательные пути у ребенка постоянно вырабатывают специальную слизь. К ней прилипают все посторонние частицы, находящиеся во вдыхаемом им воздухе, например, пыль, микробы. Столь же постоянно вырабатываемая слизь удаляется при помощи микроскопических клеточных ресничек, продвигавших ее кверху.
При заболеваниях дыхательных путей выделение слизи увеличивается, организм стремится как бы «выбросить» болезнетворных микробов. Но те крошечные реснички, которые в здоровом организме занимались продвижением слизи, при болезни перестают работать. Поэтому, если бы не кашель, малыш задохнулся бы слизью. При кашле нужна помощь только лишь тогда, когда мокрота становится густой, липкой и удаляется с трудом. В этом случае необходимо снизить вязкость мокроты.
Как убить ребёнка в Скайриме без модов.
Кашляют не только больные, но очень часто и здоровые дети. Подсчитано, что ребенок восьми- двенадцати лет в день кашляет около 11 раз. Откашливание накапливающейся, особенно за ночь, слизи — вполне нормальное явление.
Что делать при кашле ребенка? Подавлять следует лишь «сухой» кашель, который вызван раздражением слизистой при небольшом количестве мокроты. При острых респираторных инфекциях сухой кашель длится несколько часов, затем сменяется влажной. При ларингитах и трахеитах для лечения кашля применяют подавляющие кашель средства. Например, кодеин, глауцин, бутамират др.
Иногда вместо лекарственных препаратов лучше поить ребенка горячим молоком с добавлением 1/2 десертной ложки чайной соды на стакан. При ларингите смягчают сухой кашель паровые ингаляции, но простые ингаляции не помогут при бронхите. Также при ларингите очень хороший эффект дает вдыхание отвара картошки из кастрюльки через раструб из свернутой бумаги.

Если кашель влажный или он после нескольких кашлевых толчков удаляет мокроту и прекращается на время, нет необходимости принимать меры по его подавлению, ведь кашель выполняет свою функцию. Если кашель затягивается долго и ребенок никак не может откашлять мокроту, то назначают разжижающие средства, муколитики: бромгексин, ацетилцистеин, амброксол и другие. Их применяют по назначению врача при хронических процессах, а при острых бронхитах они не нужны. Такие препараты рекомендуют использовать дважды в сутки, утром и вечером за несколько часов до сна. Однако нельзя ими пользоваться постоянно, их длительное использование может только усилить кашель.
Популярные отхаркивающие средства, применяемые многими родителями, чтобы улучшить отхождение мокроты увеличивают ее жидкую часть благодаря выдыхаемым легкими эфирным маслам. Многие из них продаются в виде готовых лекарств в легко дозируемой форме, которые могут заменить традиционные народные средства для лечения кашля травами. Это мукалтин — препарат из алтейного корня, ликорин — экстракт лилейных и амариллиевых растений, пектусин — препарат из мяты и эквалипта.
Маленьким малышам для лечения кашля лучше использовать противокашлевые грудные сборы трав. Но эффективность этих средств весьма сомнительна, как и растирание грудной клетки средствами, содержащими эфирные масла. Они немного облегчают кашель, но не влияют на причину болезни.
А вот любым жиром натирать малыша вредно, так как при этом ухудшается кожное дыхание, а действия на кашель практически нет. Также упорный и мучительный кашель ребенка может быть причиной опасной болезни коклюш. При коклюше кашель легче предупредить вакцинацией, чем лечить противокашлевыми и противовоспалительными средствами.

Также не эффективны все перечисленные средства при кашле, который связан с обструкцией бронхов. Например, при астме и обструктивном бронхите, при которых кашель проявляется свистом на выдохе из грудной клетки. Для лечения этих болезней врач назначает спазмолитические средства, в основном используют симпатомиметики — сальбутамол, аминофиллин и другие.
Антибиотики в большинстве случаев при кашле не применяют. Бронхит и прочие так называемые простудные заболевания вызываются вирусами. Антибиотики же помогают при болезнях, вызываемых бактериями, например, пневмонии — воспалении легких.
При бронхите горчичники, банки, жгучие пластыри и растирания недопустимы, физиотерапевтические электропроцедуры малоэффективны. Ванны с температурой воды 39 С длительностью до десяти минут усиливают кровоток в коже. Но их нельзя делать при высокой температуре ребенка из-за опасности перегрева.
У ряда детей после бронхита кашель остается в течение нескольких недель из-за сохранения избыточной продукции слизи. Подавлять такой кашель вредно, его часто приходится, наоборот, стимулировать, когда слизь у ребенка «клокочет в горле», раздражая и беспокоя родителей. В таких случаях нажмите на трахею на шее или ложкой на корень языка — это вызовет кашлевой толчок и на время прекратит клокотание.
Современная фармацевтическая индустрия предлагает много средств от кашля. Но покупать любой понравившейся сироп от кашля для малыша не следует, прежде чем стараться унять кашель во что бы то ни стало, выясните причину, породившую кашель. Только устранив причину кашля, можно избавиться от нее навсегда.
Тем не менее, если все не помогло и ребенок старше трех лет, то эффективной мерой в большинстве случаев остаются ингаляции через небулайзер разжижающими мокроту средствами — флуимуцил, лазолван с одновременным применением ацетилцистеина внутрь. Если вы уверены, что проблема вызвана бактериями, а не вирусами, то необходимо обсудить с врачом возможность применения через небулайзер такого средства как «флуимуцил+антибиотик ИТ». Тиамфеникол в составе препарата является антибактериальным средством, которое будет действовать местно, а флуимуцил традиционно выполнит задачу по разжижению мокроты.
В аптеке могут вам рекомендовать купить такое средство от кашля как «Синекод» и его аналоги. Не рекомендую применять его у детей, так как это препарат центрального действия. После его приема кашлевой рефлекс подавляется путем торможения центра кашля в головном мозге. Данный препарат незаменим при коклюше, который благодаря прививкам АКДС уже не встречается, но его нельзя применять при том же бронхите (воспалении бронха), так как нарушение эвакуации мокроты прямиком приведет к пневмонии (воспалению всей легочной ткани).
Видео-лекция выбора ингалятора (небулайзера) для домашнего использования
При проблемах с просмотром скачайте видео со страницы Здесь
— Вернуться в оглавление раздела «Профилактика заболеваний»
- Простуда прошла, а кашель остался? Лечение кашля
- Неврогенный кашель. Диагностика происхождения кашля
- Какое лекарство спасет от кашля? Препараты для лечения кашля
- Как лечить сухой кашель у ребенка? Суприма бронхо и синекод от кашля
- Как отличить бронхит от обычной простуды? Признаки бронхита
- Замучил обструктивный бронхит у ребенка? Ингаляция — эффективный способ лечения бронхита
- Кашель как причина эмфиземы легких. Обтурационная эмфизема с бронхиальным стенозом
Источник: meduniver.com
Контагиозный моллюск у детей: лечить или само пройдет?

С кожными заболеваниями сталкивается в своей жизни каждый человек. Бывает такое, что болезнь долго не проходит, хотя доктора уверяют, что ничего страшного в ней нет. Именно так происходит с контагиозным моллюском, который чаще всего встречается у детей. Откуда у детей моллюски на коже? Правда ли, что существует много способов лечения?
Контагиозный моллюск, оказывается, и не моллюск вовсе
Наверняка, каждый родитель испугается, когда услышит от врача, что высыпания на коже его ребёнка называются контагиозным моллюском. О вирусах и бактериях все слышали, но откуда взялся моллюск? Давайте разбираться вместе, чтобы забыть о ненужных тревогах.
На самом деле, контагиозный моллюск — это вирусное заболевание кожи. Болезнь доброкачественная, но заразная, передается от человека к человеку. Контагиозный — значит, заразный. Вирус, вызывающий заболевание, так и называется — Molluscum contagiosum virus. С заболеванием сталкивается только человек.
Ни кошки, ни собаки, ни другие домашние питомцы не имеют никакого отношения к тому, что ребёнок заболел. Заболевание встречается в любом возрасте (в том числе, у взрослых), но пик заболеваемости отмечается в возрасте 5-10 лет. Одинаково часто встречается болезнь у мальчиков и девочек.
Заражение происходит контактным путем. Среди детей это часто происходит в тесном коллективе: в детском саду, в раздевалке на спортивной секции, в бассейне. Заразиться можно через игрушки, спортивный инвентарь, мочалки, полотенца, одежду, белье, скамейки, стулья и другие предметы. Подростки могут заразиться при половых контактах. Мама может заразить малыша при кормлении грудью.

Питание ребенка 4-5 лет: основные правила
Сколько раз в день нужно есть ребенку 4-5 лет? Размеры порций, базовые особенности рациона младшего дошкольника.
Как выглядит сыпь при контагиозном моллюске?
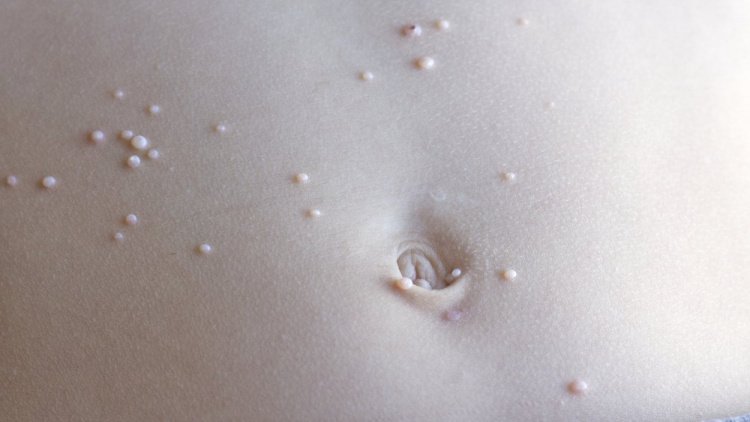
После заражения вирусом на теле появляются типичные высыпания. От момента заражения до появления высыпаний обычно проходит 2-8 недель, иногда несколько месяцев. Высыпания могут располагаться практически на всем теле, но не бывают на ладонях, подошвах и коже волосистой части головы. Чаще всего элементы обнаруживаются на шее, на лице, на туловище, на конечностях. Высыпания бывают и под слизистыми оболочками.
Выглядят высыпания как плотные небольшие полупрозрачные узелки. Они могут быть розоватого или телесного цвета, иметь перламутровый оттенок. Могут быть единичные узелки, но бывают и множественные элементы. Обычно у одного пациента бывает не больше 20 узелков. Но встречаются и такие заболевшие, у которых отмечаются сотни элементов.
В центре узелка отмечается небольшое углубление.
Размер узелка может варьировать от 1,5 до 8 мм. Отличительной особенностью узелка является то, что при надавливании на него выделяется кашицеобразная казеозная масса. Сыпь не чешется, не болит. Но если ее расчесать или травмировать, то может присоединиться инфекционный процесс, тогда элементы могут воспалиться и нагноиться.
У 10% заболевших бывают атипичные высыпания. Например, на тыльной поверхности пальцев появляются элементы, очень похожие на бородавки. На лице и шее высыпания могут напоминать акне. Бывают высыпания очень большие и очень маленькие. В случае снижения иммунитета (например, на фоне ОРВИ) вирус может активироваться, отчего элементов может стать больше.
Разобраться в происхождении элементов сыпи может только врач.
Как бороться с контагиозным моллюском у детей?
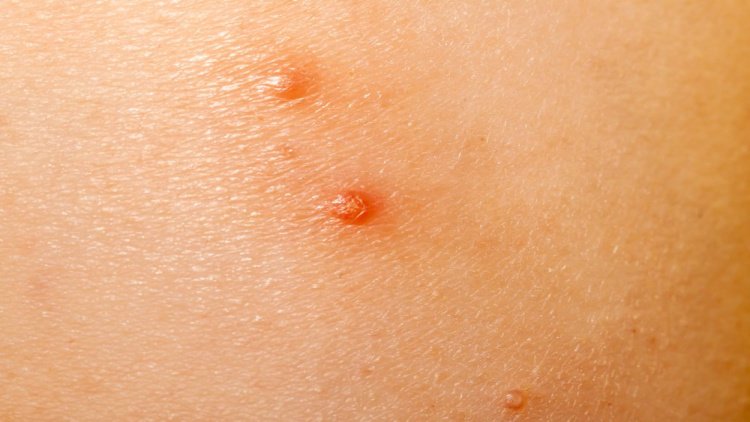
Хоть моллюск не приносит никакой опасности, а высыпания не болят и не чешутся, все же большинство детей и их родителей хотят избавиться от странных узелков. Если они располагаются на видном месте (лицо, шея, руки), то это не эстетично. Дети начинают стесняться себя (особенно школьники), а сверстники их избегают. В результате падает самооценка и появляются психологические проблемы.
Ну и кроме того, это заразно. Поэтому пациенты обращаются за помощью к врачам, чтобы выздороветь. Обычно врачи ставят диагноз после осмотра больного, никаких дополнительных методов исследования, как правило, не требуется.
Накоплен многолетний опыт лечения контагиозного моллюска у детей и взрослых. Обычно лечением заболевших занимаются дерматологи и хирурги. Не все методы лечения эффективны и до сих пор активно используются, но мы озвучим то, какие методы борьбы с контагиозным моллюском описаны в литературе.
- Удаление узелков с помощью пинцета, зажима или ложечки Фолькмана с последующей обработкой ранки антисептиком;
- Электрокоагуляция элементов, лазерная деструкция, криодеструкция элементов. Множественные элементы сыпи удаляют детям под наркозом. Единичные элементы удаляются под местным обезболиванием.
- Использование специальных кремов, мазей (не все доступны в России, не все разрешены у детей);
- Народные способы (свежий сок чистотела, спиртовая настойка чистотела, концентрированный раствор марганцовки, насыщенный отвар череды и др.). Однако использовать это дома самостоятельно очень опасно!
- Использование иммуномодуляторов, противовирусных средств.
Контагиозный моллюск современный подход к лечению

На сегодняшний день нет доказательств того, что использование иммуномодуляторов и противовирусных препаратов помогает справиться с заболеванием. Если же после курса лекарств высыпания исчезли, то это не более чем совпадение.
У большинства детей и взрослых высыпания проходят самостоятельно в течение нескольких месяцев или лет, если их не ковырять и не выдавливать. Да, выдавливание в домашних условиях одного элемента поможет избавиться от этого элемента, но при этом может произойти самозаражение, и спустя несколько недель или месяцев сыпи станет еще больше. Помимо этого, после выдавливания элемента может произойти инфицирование ранки.
Народных методов по борьбе с моллюском вообще стоит избегать, особенно в отношении детей. Все народные методы направлены на «выжигание» патологического образования. Да, это может помочь.
Но стоит помнить следующее: кожа у детей слишком нежная, а высыпания довольно-таки мелкие. «Целебный раствор» может сильно повредить здоровые ткани, и родителям придется лечить ожоги кожи, а потом искать средство по борьбе с образовавшимися рубцами. Кроме того, малыш может выпить концентрированный раствор, или же потрогать его, а потом потереть глаза. Последствия этого могут быть самые страшные. Поэтому народных методов по борьбе с контагиозным моллюском стоит избегать.
Удаление элементов лазером, электрокоагуляция и криодеструкция (жидким азотом) используются по сей день. Из плюсов стоит отметить то, что это быстро и довольно-таки эффективно. Из минусов: больно и оставляет рубцы на коже, может остаться участок гиперпигментации. Хоть удаление и проводится под местным обезболиванием, после удаления высыпаний ранки все равно болят.
В любом случае, с ребёнком нужно договариваться, объяснять ему важность процедуры, готовить его психологически. Единичные элементы удаляют с помощью пинцета или ложечки Фолькмана: эти методы используются до сих пор. Риск рецидива заболевания есть при использовании любого способа лечения.
Сейчас активно используются местные средства для борьбы с контагиозным моллюском:
- Молютрекс (5% раствор гидроксида калия)
Раствор наносится на элементы сыпи. Путем химического воздействия раствор разрушает вирусные частицы. Применяется у детей с 3-х лет. Хорошо переносится. Нельзя использовать на слизистых оболочках и на коже вокруг глаз.
Применяется 1-2 раза в день. Курс лечения составляет 2-10 дней.
- Стоп-моллюск и Инфектоделл (это тоже 5% раствор гидроксида калия)
Отличаются от Молютрекса тем, что можно использовать у детей с 2-х лет. В остальном все точно также.
Особые подходы к лечению требуются при заболевании контагиозным моллюском детей, страдающих атопическим дерматитом или имеющим иммунные нарушения. Об этих особенностях врач расскажет родителям на приеме.
Нужно ли изолировать ребёнка?
До сих пор ведутся споры относительно того, нужно ли изолировать заболевшего ребёнка от других детей. Многие специалисты сходятся во мнении, что ребёнок в изоляции не нуждается. Однако стоит выполнять тщательно правила личной гигиены, не использовать общие полотенца, закрывать по возможности места высыпаний одеждой, избегать контактных видов спорта, не посещать бассейн. Нужно объяснить ребёнку, что элементы сыпи не нужно ковырять.
Тем не менее, существует протокол по ведению больных контагиозным моллюском, разработанный российским обществом дерматовенерологов и косметологов. Согласно этого протокола, заболевшие дети нуждаются в изоляции до полного выздоровления. Поэтому не стоит спорить с медработником детского сада или руководителем спортивной секции, если он попросит временно не приводить ребёнка в коллектив.
Читайте далее

Питание ребенка 4-5 лет: основные правила
Сколько раз в день нужно есть ребенку 4-5 лет? Размеры порций, базовые особенности рациона младшего дошкольника.
Источник: medaboutme.ru
Удалять или не удалять аденоиды?
Большинство родителей имеет свой взгляд на любую педиатрическую проблему. И зачастую этот взгляд с мнением докторов не совпадает. В этом смысле вопрос об удалении аденоидов не является исключением. Почти все мамы думают: «Родного ребенка под нож не отдам».
Установку же некоторых врачей можно выразить одной крылатой фразой из известного фильма: «Резать к чертовой матери, не дожидаясь. » Стоп! А что же такого страшного можно ожидать от аденоидов? Для начала попробуем разобраться, что это вообще за заболевание, почему оно возникает и по каким признакам его можно у ребенка обнаружить.

Что такое аденоиды
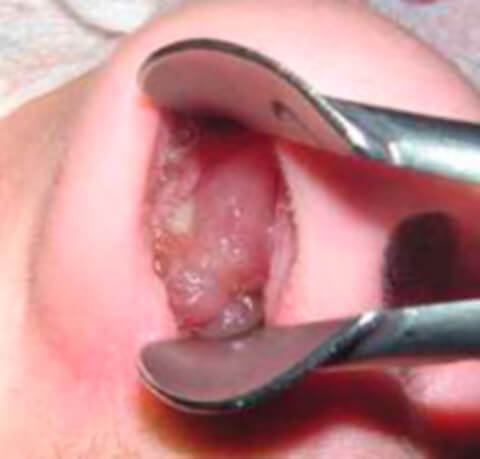
Аденоиды — это патологическое увеличение (гипертрофия) носоглоточной миндалины. В норме миндалина выполняет функцию самую что ни на есть благородную — защищает организм от инфекций, фактически служит пограничником, который в случае нападения врага — бактерий или вирусов — первым вступает в битву за здоровье.
А вот ее увеличение приводит к появлению не очень-то приятных симптомов: к обильным выделениям из носа, его заложенности и, как следствие, к затрудненности дыхания. Разросшаяся лимфоидная ткань перекрывает доступ воздуху, попадающему в легкие через носоглотку. Заканчивается все тем, что ребенок начинает дышать исключительно через рот.
Его он закрывает только после настоятельной просьбы родителей. Но уже через несколько минут все возвращается на круги своя: малыш ходит, играет, ест и спит с открытым ртом. Некоторые взрослые могут спросить: Ну и что? Какой от этого вред? Какая разница, как дышит ребенок?
А разница, оказывается, есть. При дыхании через рот в организм поступает слишком мало кислорода. Все ткани и органы ощущают нехватку питания, и прежде всего, это касается головного мозга. По этой причине малыш с аденоидами развивается хуже своих сверстников. Он плохо концентрирует внимание, быстро устает, отличается вялостью и апатией.
В школе у таких детей часто снижена успеваемость. Хотя, на самом деле интеллектуальное развитие остается у них в норме. Постоянное дыхание через рот также приводит к деформации лицевого черепа. Отоларингологи даже придумали специальный термин — аденоидное лицо.
Специалист легко определит наличие заболевания у ребенка по его отвисшей нижней челюсти, воспаленной верхней губе и сглаженным носогубным складкам. Со временем у маленьких пациентов формируется неправильный прикус, возникают логопедические проблемы, и это уже на фоне имеющейся гнусавости.
Если заболевание возникает в раннем периоде — до года, то малыш с трудом овладевает речью. Дети с тяжелой формой аденоидов нередко страдают и от беспокойного сна.
Бывает, что они просыпаются по несколько раз за ночь, потому что им трудно дышать, а также из-за собственного храпа или из-за сухого кашля, который возникает рефлекторно, в ответ на проглатывание выделений из слизистой носа. В некоторых случаях может возникать ночное недержание мочи, вызванное изменениями ритма кровообращения головного мозга.
Еще одно неприятное следствие увеличенной миндалины — ухудшение слуха. Аденоиды закрывают отверстия евстахиевых труб и нарушают нормальную вентиляцию среднего уха, что приводит к развитию частых отитов и даже тугоухости. Проверить, в порядке ли слух у ребенка, каждая мама может самостоятельно, не обращаясь за помощью к специалисту.
Для этого существует несложный метод диагностики — шепотная речь. Как его применить? Просто позовите ребенка шепотом с отдаленного расстояния. Если он не услышит с первого раза, подойдите поближе и повторите его имя снова. Продолжайте обращаться к малышу до тех пор, пока он не отзовется.
Если окажется, что ребенок воспринимает шепотную речь с расстояния менее шести метров, то это — повод обратиться к отоларингологу. В том случае, если тугоухость связана с аденоидами, то пугаться ее не стоит. Нарушения слуха пройдут, как только будет решена проблема, их вызвавшая. Правда, причиной может оказаться и другая болезнь, например, неврит слухового нерва.
В любом случае медлить с консультацией у отоларинголога не стоит. Мы перечислили достаточно много осложнений, вызванных аденоидами. Наверное, даже чересчур много для одной единственной миндалины, не правда ли? А ведь это еще далеко не все. Прибавьте ко всему вышесказанному частые головные боли, проблемы с желудочно-кишечным трактом, анемии, астматические приступы.
В общем, получается, что одна патология в организме автоматически влечет за собой другую. А запущенность процесса приводит к тому, что здоровье ребенка оказывается под серьезной угрозой. Каковы же причины столь опасного заболевания?
Подмечено, что чаще всего аденоиды появляются у детей в возрасте 3-7 лет, когда малыши начинают ходить в детский сад, школу и обмениваться со сверстниками не только своими игрушками, но и микрофлорой. В результате чего возникают частые болезни: скарлатина, корь, дифтерия, ОРВИ и т.д. Они-то в свою очередь и провоцируют увеличение и воспаление миндалины.
Также большую роль в развитии заболевания играют наследственные факторы. Если папе или маме ребенка в детстве ставили диагноз аденоидные разрастания, то вероятность их появления у крохи очень высока. Важно, чтобы заболевание было диагностировано как можно раньше. Тогда вероятность успешного лечения аденоидов значительно возрастает.
Позвоните прямо сейчас
Записаться
Выбрать время
Лечение аденоидов
Возникает логичный вопрос: «Как же бороться с аденоидами в носу?» Здесь все зависит от степени разрастания миндалины. Если она не сильно перекрывает просвет воздухоносных путей, то можно обойтись медикаментозным лечением, физиотерапией, дыхательной гимнастикой и курортотерапией. Но справедливости ради надо сказать, что все эти меры не всегда оказываются эффективными. Если в течение полугода никаких улучшений от их применения не наблюдается, и ребенок продолжает мучиться от болезни, то впору подумать о хирургическом решении проблемы.
Хирургическое лечение
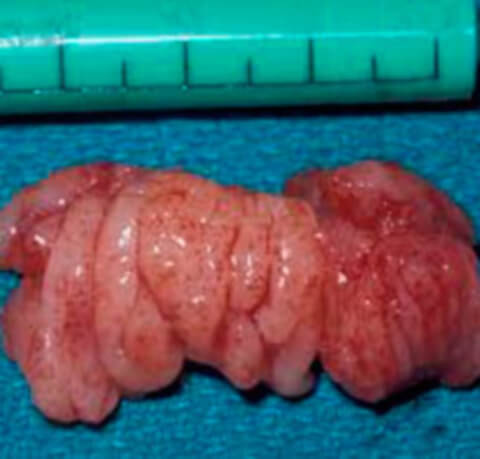
Операция по удалению аденоидов (аденотомия — частичное удаление или аденэктомия — полное удаление носоглоточной миндалины), сегодня проводится под местной анестезией или под общим обезболиванием. Первый считается более безопасным с физиологической точки зрения.
Но большинство врачей полагают, что наблюдение за ходом операции у неподготовленного малыша может вызвать серьезную психологическую травму. Память о проделанной экзекуции и страх перед людьми в белых халатах останутся на долгие годы. Именно поэтому все чаще в больницах прибегают к общей анестезии, как к более гуманному способу обезболивания по отношению к ребенку.
Проводится операция быстро: всего за несколько минут при местной анестезии и 20-30 минут при эндоскопическрм вмешательстве. Три первых послеоперационных дня ребенку нельзя давать горячую пищу: она может вызвать расширение сосудов и кровотечения. Исключен также прием острых, холодных блюд. Подогретыми супами и кашами кормят, начиная с четвертого дня, не раньше.
Такой режим устанавливают малышу дней на 9-10. Затем он сможет вернуться к привычному образу жизни. Побочные эффекты и осложнения от аденотомии или аденэктомии встречаются редко. Поначалу после удаления миндалины ребенок будет дышать ртом. Это не значит, что операция оказалась бесполезной.
Просто малышу трудно сразу перейти на носовое дыхание. Помимо этого, на месте удаленных аденоидов появляется послеоперационный отек. Он загораживает носоглотку и мешает сделать полноценный вдох в первые дни после операции. Но к десятому дню все проходит, и ребенок дышит свободно. Существует еще одна неувязка: удаленная миндалина может отрасти заново.
И она тоже не застрахована от гипертрофии и воспаления. Но происходит это не всегда, да и вновь появившиеся аденоиды повторно удаляют нечасто. В таких случаях врачи стараются ограничиться консервативным лечением.
Иногда бывает так, что родители малыша отказываются от проведения операции, узнав о том, что с возрастом носоглоточная миндалина уменьшается в размерах, а у большинства взрослых она вообще атрофируется. Действительно, зачем удалять проблему, которая со временем сама может исчезнуть? Для начала нужно вспомнить, что излишняя категоричность до добра еще никого не доводила.
Возобладать в принятии окончательного решения должны не домыслы и предубеждения, а здравый смысл. Надо все взвесить, тщательно продумать и сообща с детским врачом прийти к определенному, и главное, разумному выводу. Доктора знают, что до 5 лет носоглоточная миндалина играет большую роль в формировании детского иммунитета и придерживаются золотого правила: если ребенку можно обойтись без операции, то ее лучше не назначать. Хирургическое вмешательство — крайняя мера. Если врач на ней настаивает — значит это действительно необходимо.
Консервативная терапия
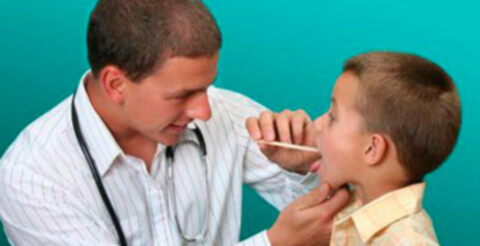
При аденоидах малого и среднего размера (заболевании 1 и 2 степени) назначают консервативное лечение: закапывание в нос 2 %-ого раствора протаргола, промывание носовой полости, применение детских сосудосуживающих капель, спасающих нос от заложенности. К промыванию носа на фоне аденоидов у ребенка следует подходить с крайней осторожностью.
Неправильно проделанная процедура может привести к попаданию раствора в полость среднего уха и развитию острого отита. В 100-% случаев такая ситуация возникает при аденоидах 3 и 4 степени. Поэтому важно помнить, что при тяжелых формах заболевания нос промывать запрещено. Также как нельзя это делать при часто возникающих носовых кровотечениях и хронических отитах у маленьких пациентов.
Как правильно промыть нос ребенку
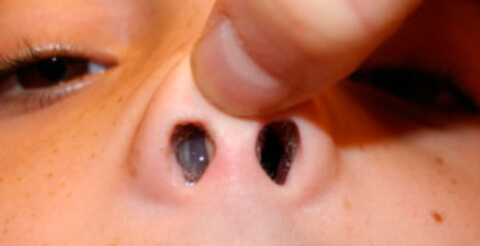
Большинство детей относятся к данному методу лечения с неприязнью и даже боятся его. Поэтому важно подойти к вопросу деликатно, объяснить ребенку, что это необходимо для его здоровья — чтобы носик лучше дышал. Хорошо, если процесс будет проведен в игровой форме или один из родителей на своем примере покажет, что промывание носа абсолютно безболезненно.
Наглядная демонстрация процедуры папой или мамой должна убедить ребенка в том, что делать ее совсем не страшно. Многих родителей интересует вопрос, с какого возраста вообще можно промывать нос ребенку? Ответ прост. С того момента, как вы сможете объяснить ему порядок проведения процедуры и будете уверенны в том, что малыш сумеет понять вас правильно.
Врачи советуют это делать не раньше 4 лет. До этого момента для очищения полости носа пользуются специальными детскими капельками, которые размягчают густые выделения слизистой, ватными фитильками и аспираторами.
Для промывания можно применять обычную кипяченую воду, отвары лекарственных трав (ромашки, эвкалипта, календулы, шалфея, зверобоя), морскую воду, изотонический раствор или специальные готовые составы, которые продаются в аптеке. Разрешается чередовать разные средства: использовать то одно, то другое.
Растворы подбирают совместно с врачом-отоларингологом, исходя из того, какие аллергические реакции проявлялись у ребенка в анамнезе. Готовый препарат должен быть немного теплым (температура 34-36°). Объема 100-200 мл будет вполне достаточно для проведения одной процедуры.
Очень хорошо не только удаляет скопившуюся слизь, но также снимает отек и оказывает бактерицидное действие морская вода. Приготовить ее можно из сухой морской соли (1/2 ч. л. развести на стакан воды) или, за неимением оной, из обычной пищевой (1/3 ч. л. растворяют в стакане воды и добавляют 2 капли йода). Перед тем, как приступить к процедуре, убедитесь в том, что нос ребенка не заложен.
Отоларингологи советуют предварительно очистить полость от выделений либо с помощью аспиратора, либо путем тщательного отсмаркивания. Если и после этого проходимость носовых ходов остается затрудненной, разрешается закапать малышу сосудосуживающие капли (по одной капле в каждую ноздрю). После этого можно начинать промывание. Процедуру проводят, стоя над раковиной.
Раствор набирают в небольшую спринцовку с тонким носиком или пользуются специальным аптечным устройством (его еще называют «носовым душем»). Ребенку нужно наклониться вперед на 90°. Голову следует держать строго вертикально, наклонять ее во время процедуры вправо-влево нельзя. Попросите ребенка сделать глубокий вдох и выдавите небольшое количество раствора в одну из ноздрей.
Жидкость полностью заполнит носовой ход и вытечет из другого. Если вода будет попадать в рот, можно посоветовать ребенку произносить во время впрыскивания протяжный звук «и-и». Мягкое небо при этом подымается и отграничивает носоглотку. После этого необходимо высморкаться и повторить процедуру со второй ноздрей. И так — несколько раз.
Завершают промывание продуванием носовых ходов, которое удалит остатки раствора со слизистой. Если такой — проточный метод промывания (из одной ноздри в другую) — вызывает затруднения, можно попробовать более простой способ: впрысните небольшое количество жидкости ребенку в нос и попросите его тут же высморкаться.
Следите, чтобы голова опять же находилась в вертикальном положении и ни в коем случае не запрокидывалась назад. Раствор не должен попадать ни в рот, ни тем более в уши. Даже небольшое количество жидкости, оказавшееся в полости среднего уха, спровоцирует серьезный отит, вылечить который потом будет очень нелегко.
По истечении 15 минут после промывания наступает черед назначенных доктором анисептических или антибактериальных средств. К антисептическим относят коллоидные препараты серебра, в частности протаргол.
В отличие от сосудосуживающих капель, которые нужно закапывать малышу на боку так, чтобы они не попали в рот и подействовали только на слизистую полости носа, протаргол закапывается на спине. Делается это для того, чтобы вещество стекло из носовой полости в носоглотку и достигло поверхности миндалины.
Ионы серебра, содержащиеся в протарголе, убивают все болезнетворные микроорганизмы, а также немного подсушивают воспаленную лимфоидную ткань, уменьшая ее в размерах. В каждую ноздрю закапывают 2-6 капель препарата (в зависимости от возраста пациента и тяжести заболевания). Рекомендуется, чтобы ребенок после этого какое-то время еще полежал на спине, не поднимая головы.
В идеале — минут 15. Но если малыш капризничает, можно ограничиться и 5 минутами. Закапывание проводят по рекомендации врача, как правило, 2 раза в сутки в течение 2 недель. Повторный курс лечения может быть назначен через месяц. Не забывайте, что срок годности у 2 %-ого раствора протаргола очень небольшой.
Всего 30 дней с момента изготовления. Поэтому старый флакончик с препаратом для нового курса использовать будет уже нельзя. Не стоит пренебрегать и дыхательной гимнастикой, которую рекомендуют специалисты для лечения аденоидов. Проводить ее маме лучше одновременно с малышом, превращая процесс в забавную игру.
Гимнастика укрепляет дыхательные мышцы, стимулирует кровообращение в пазухах носа, способствует профилактике гайморита. Кроме того, в процессе упражнений больной организм насыщается недостающим ему кислородом.
Гипертрофия небных миндалин
К сожалению, у детей аденоиды часто сопровождаются еще одним заболеванием — гипертрофией небных миндалин (по-народному, гланд). В таком случае затрудняется дыхание не только через нос, но уже и через рот. Небные миндалины, как и носоглоточная, защищают малыша от патогенных микроорганизмов, но делают это гораздо активнее. Поэтому их удаление — более ощутимая потеря для организма.
Без них ребенок в большей степени подвержен риску бронхолегочных заболеваний. Воспаленные небные миндалины представляют собой гораздо большую опасность, чем возможные простуды. Они — источник хронической стрептококковой инфекции, которая, периодически обостряясь, провоцирует развитие лихорадки и ангины. Последняя в свою очередь может дать осложнения на почки и сердце.
Так что в случае «двойного комплекта» болезни бывает разумнее пойти на хирургическую операцию, нежели подвергать здоровье ребенка серьезному риску.
В заключении хочется отметить, что увеличенные миндалины — вопрос очень деликатный. Здесь многое зависит от компетентности врача и здравомыслия родителей.Решение о лечении должен принимать грамотный специалист. Не бабушки, которые «вас вырастили здоровыми, и о внуках позаботятся», не подруги, у которых была «точь-в-точь такая же ситуация» и тем более не многочисленные форумы с виртуальными мамочками. На стороне врача — доскональное знание проблемы и опыт. Поверьте, он до последнего будет сражаться за то, чтобы привести миндалины «в чувство» без скальпеля. Но если лечение не помогает, а аденоиды продолжают подрывать здоровье ребенка, то откладывать хирургическое вмешательство в долгий ящик не стоит.
Источник: polyclin.ru