
Псориаз — хроническое аутоиммунное заболевание, при котором на теле возникают обширные очаги зудящих и шелушащихся папул. Он является одной из самых распространенных патологий кожи. Поражает до 4% населения планеты. Это приблизительно 300 миллионов пациентов, которые годами изо дня в день борются с псориазом. Огромная цифра.
Проблема лечения псориаза заключается в его аутоиммунном характере. По сути, болезнь вызывает агрессия собственного иммунитета человека, направленная против него самого (ауто- — «сам, на себя»). Иммунная система спонтанно активируется и начинает разрушать клетки кожи носителя. На теле больного образуются многочисленные псориатические бляшки, доставляющие физический и моральный дискомфорт.
Поскольку псориаз не вызывается инфекциями или другими внешними причинами, одномоментно излечить его невозможно. Терапия направлена на уменьшение симптоматики болезни и вывод пациента в длительную ремиссию.
как вылечиться от любых болезней в skyrim.mp4
Эпидемиология

Заболеваемость псориазом не зависит от пола, возраста или общего состояния здоровья. Мужчины и женщины, молодежь и пенсионеры болеют им приблизительно с равной частотой.
Старт заболевания обычно происходит в период взросления (15–25 лет), но встречаются и более ранние/поздние манифестации. Зафиксированы случаи постановки диагноза малышам грудного возраста и даже новорожденным.
По статистике ВОЗ, псориазом болеет от 2 до 4% населения планеты. Больше всего он распространен среди белокожих жителей Скандинавии и Западной Европы. Меньше всего — среди азиатов и представителей негроидной расы.
В России им поражено от 1 до 11% населения. Частота распространения зависит от часового пояса и расового состава жителей региона. Реже всего болеют коренные народы Сибири и Дальнего Востока: ненцы, чукчи и пр. Чаще — жители центра и юго-запада РФ.
Причины возникновения псориаза
Точные причины возникновения не установлены, но существуют две основные гипотезы относительно механизма развития псориаза. Согласно первой, болезнь запускают генетические мутации клеток кожи кератиноцитов, а затем уже активируется иммунная система.
Согласно второй гипотезе, все происходит наоборот: сначала нарушается работа иммунитета. Клетки эпителия реагируют на это бесконтрольным делением. Кожа утолщается, образуются псориатические бляшки. По какой причине происходит первоначальная активация Т-лимфоцитов (иммунных клеток), ученым пока не известно.
Точно установлены факторы, способствующие развитию заболевания:
— контакт с бытовой химией, спиртом, растворителями;
— злоупотребление моющими средствами и косметикой для тела;
— частое механическое раздражение/повреждение кожи;
— хроническая кожная аллергия;
— грибковые и стафилококковые инфекции;
Излечение от вампиризма и ликантропии в Скайриме — Skyrim (гайд)
— стресс;
— гормональный дисбаланс;
— заболевания печени и других органов ЖКТ;
— генетическая предрасположенность.
Заболевание часто встречается у лиц с хроническими инфекциями. Так, пациенты с ВИЧ/СПИДом болеют им в 3 раза чаще, чем остальные группы населения.
Относительно наследственной склонности ученые выявили 9 генных участков, которые связаны с развитием псориаза. Главным в этом процессе является локус PSORS1, в котором закодировано 50% информации о заболевании. Мутации в этом фрагменте обнаруживаются у большинства пациентов.
Клиническая картина
При псориазе на коже возникают множественные папулы. Они постепенно занимают все больше пространства и сливаются друг с другом, образуя псориатические бляшки. Папула — это небольшой узелок, сформированный из клеток внешнего слоя эпидермиса. Она является местом хронического воспаления. В папуле происходит чрезмерное разрастание кератиноцитов, макрофагов и лимфоцитом, а также мелких сосудов, питающих эти клетки.
Уже сформированные бляшки выглядят как возвышающиеся над уровнем кожи округлые области воспаленной ткани. Они имеют сухую, шелушащуюся поверхность розоватого или бледно-серого цвета. По внешнему виду напоминают застывшие на коже капли воска («парафиновые озерца»). Бляшки могут возникать на любой части тела, но чаще всего присутствуют на спине, локтевых/коленных сгибах, ягодицах.
Симптомы

Основные признаки заболевания:
— образование на коже розовых папул, которые постепенно разрастаются и сливаются в выпуклые сероватые бляшки;
— чрезмерная сухость и шелушение очагов поражения;
— на поздних этапах — образование трещин, кровоточащих ранок;
— деформация ногтевых пластин (ониходистрофия);
— боль в суставах (псориатический артрит).
Болезни свойственно хроническое волнообразное течение. Симптоматика то затихает, то обостряется. В период снижения активности иммунитета состояние кожных покроWow улучшается.
Утихают боли в суставах. Наступает временная ремиссия. Пациент хорошо себя чувствует и может вести обычный для здоровых людей образ жизни.
При отсутствии контроля болезни, под воздействием стресса, инфекционных заболеваний или других неблагоприятных факторов происходит откат назад. Старые очаги псориаза опять воспаляются. Возникают новые папулы. Усиливается зуд и шелушение кожи. Возвращаются боли в суставах.
Тяжесть течения псориаза у разных больных отличается огромной вариабельностью. У одного пациента бляшки едва заметны и не доставляют болезненных ощущений, в основном являясь косметическим дефектом. У другого они покрывают обширные участки тела. В местах частого соприкосновения с одеждой и трения образуются кровоточащие трещины. Все это доставляет больному физические и психологические страдания.
С возрастом псориаз прогрессирует. При отсутствии лечения у 10–15% пациентов он постоянно находится в активной фазе. Ремиссий не наблюдается. В ряде случаев болезнь непрерывно прогрессирует, поражая ногти на руках и ногах, суставы таза и конечностей.
Виды псориаза
Существует несколько разновидностей данной патологии:
Простой (вульгарный) псориаз
Встречается у 90% пациентов. Проявляется образованием на теле бледно-серых бляшек, слегка возвышающихся над поверхностью остальной кожи. Очаги простого псориаза содержат большое количество мелких сосудов. При повреждении бляшки обильно кровоточат.
Обратный псориаз
Очаги поражения образуются на сгибах локтей и коленей, в паху, под складками молочных желез у женщин и под мышками. Пятна красные, гладкие или слегка шелушащиеся. Сильно воспаляются от контакта с потом, трения об одежду, присоединения вторичной грибковой/бактериальной инфекции.
Каплевидный псориаз
При этой форме заболевания на коже образуются небольшие шелушащиеся папулы красного или фиолетового цвета. Визуально они напоминают точки или небольшие капли. Точечные образования усеивают обширные области тела: голову, спину, бедра. Состояние кожи ухудшается после ангины, фарингита и других инфекционных заболеваний.
Пустулёзный псориаз
Наиболее тяжелая форма болезни. При ней на теле образуются заполненные прозрачной жидкостью пузырьки (пустулы). Кожа вокруг очагов красная, воспаленная, горячая. При случайном вскрытии пустулы в ранку попадает вторичная инфекция, провоцируя образование гноя. Очаги кожной патологии обычно локализуются на голенях, предплечьях, спине.
Псориатическая эритродермия
Выражается в воспалении и отслойке больших участков кожи. Этот процесс сопровождается сильным зудом, отеком, шелушением. Эритродермия нередко является следствием запущенного простого псориаза, резкой смены программы лечения или воздействия стрессогенных факторов (алкоголя, инфекции и пр.).
Степени тяжести
В зависимости от размеров площади поражения выделяют 3 степени тяжести заболевания:
легкая — поражено менее 3% поверхности тела;
средняя — от 3 до 10%;
тяжелая — свыше 10%.
При обнаружении псориатического артрита пациенту сразу диагностируют тяжелую форму заболевания. Не имеет значения, какую площадь занимают бляшки на теле.
Качество жизни пациентов
Болезнь оказывает на жизнь больных такое же разрушительное воздействие, как диабет или порок сердца. Большинство пациентов с обширными поражениями кожи постоянно испытывает физический дискомфорт и страдает от тяжелой депрессии. Из-за воспаления и зуда кожи эти люди не могут нормально спать, одеваться, выполнять другие рутинные действия.
Псориатические бляшки не опасны для окружающих, но на взгляд непосвященного человека выглядят пугающе. Из-за этого больных не берут на работу, подразумевающую тесный контакт с людьми.
Многие пациенты постоянно испытывают стресс. Некоторые даже страдают от социофобии: боятся осуждения окружающих и всеми способами избегают общения. Это вызывает проблемы с социализацией и устройством личной жизни.
Физический и психологический дискомфорт приводит к развитию хронической депрессии. В 2008 году в США был проведен опрос 426 больных псориазом. Свыше 70% из них сообщили, что из-за внешних проявлений болезни не могут избавиться от навязчивых мыслей. Они постоянно фиксируются на своем физическом дефекте, боятся быть отвергнутыми обществом, ограничивают или совсем отказываются от близких отношений.
Источник: dom-prestarelyh.net
Гастроэзофагеальная рефлюксная болезнь: новый подход к причинам и лечению

Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) — это состояние, при котором количество рефлюкса желудочного сока в пищевод превышает нормальный предел и вызывает или не вызывает симптомов повреждения слизистой оболочки пищевода. Это означает, что ГЭРБ не может вызывать недомогание пациента до тех пор, пока болезнь не обострится.
Патофизиология
В нормальных условиях (у здорового человека) содержимое желудочного сока с повышенной кислотностью периодически попадает в пищевод, но внутренние защитные механизмы либо снижают количество выделяемой кислоты до минимума, либо удаляют кислоту, которая быстро удаляется путем «очищения» пищевода. Поэтому симптомы кислотного раздражения пищевода не ощущаются или минимальны.
Механизмы, которые защищают пищевод от желудочной кислоты, включают нижний сфинктер пищевода (сфинктер) и нормальную перистальтику пищевода (моторику). Когда эти механизмы нарушаются, возникает рефлюкс и возникают симптомы ГЭРБ.

Этиология: новый подход
Согласно преобладающей теории (с 1935 г.), ГЭРБ возникает, когда кислый желудочный сок выливается из желудка в пищевод, химически и механически повреждая слизистую оболочку пищевода, вызывая ее ожоги, раздражение, эрозии и, в конечном итоге, более серьезные последствия. Однако эта традиционная теория химического и механического раздражения слизистой оболочки пищевода не может полностью объяснить многие вещи, связанные с началом, симптомами и течением ГЭРБ.
В настоящее время появились сообщения о том, что ГЭРБ может быть иммунным воспалительным заболеванием, вызванным иммунными реакциями, а не прямым химическим повреждением слизистой оболочки пищевода желудочным соком. Гипотеза об этиологии иммунной ГЭРБ подтверждается одним из клинических исследований, проведенных в США. Результаты исследования были опубликованы в журнале American Medical Ассоциация.
Предварительные данные этого исследования показали, что Т-лимфоцитарный эзофагит, гиперплазия базальных клеток и клеток селезенки наблюдались у пациентов с тяжелой ГЭРБ, эффективно лечившихся ингибиторами протонной помпы (ИПП) после отмены ИПП, но с устойчивыми поверхностными клетками.
По словам руководителя исследования из Далласского медицинского центра ветеранов д-ра. Керри Данбар, это открытие предполагает, что патогенез рефлюксной болезни может быть связан больше с медиаторами воспаления и цитокинами, чем с химическим повреждением слизистой оболочки пищевода.
Воспалительная иммунная теория ГРЭБ могла бы легче и лучше объяснить не только начало и течение типичных симптомов этого заболевания, но и патофизиологию осложнений этойпатологии — метаплазию пищевода и слизистой оболочки Барретта.

Недавние экспериментальные исследования на крысах также предполагают, что ГЭРБ более связана с иммунным, а не химическим кислотным поражением слизистой оболочки пищевода. Считается, что рефлюкс и химическое кислотное раздражение только инициируют иммунные воспалительные реакции в слизистой оболочке пищевода и, следовательно, играют менее важную роль.
Если иммуно-воспалительная теория этиопатогенеза ГЭРБ окажется верной, возможно, потребуется пересмотреть существующий режим лечения и профилактики рецидиWow ГЭРБ. Не исключено, что расположение и роль антисекреторных препаратов (ИПП, блокаторы H2) могут измениться.
Предполагается, что иммунная теория рефлюксной болезни может более подробно объяснить причины и сущность не только типичных, но и недавно описанных атипичных форм (так называемых подтипов) ГЭРБ.
Исследователи предполагают, что ИПП и блокаторы H2 могут оставаться наиболее важными препаратами для лечения ГЭРБ, но схема лечения этого заболевания также должна включать препараты, влияющие на каскад иммунно-воспалительного ответа, особенно для более тяжелых и рефрактерных форм ГЭРБ.
Лечение гастроэзофагеальной рефлюксной болезни
Согласно действующим руководствам, ГЭРБ лечится поэтапно. Цель лечения: контролировать симптомы заболевания, лечить эзофагит, предотвращать рецидивы эзофагита и осложнения заболевания.
Лечение ГЭРБ состоит из следующих этапов:
- Изменение образа жизни и контроль секреции желудочного сока (антациды, PSI, H2B).
- При необходимости применяется хирургическое лечение, проводится корректирующая антирефлюксная операция.
Немедикаментозные меры предполагают следующее:

- Уменьшение лишнего веса;
- Отказ от определенных напитков и продуктов (алкоголь, шоколад, цитрусовые, помидоры), мяты, кофе, лука, чеснока;
- Частое питание через равные промежутки времени ;
- Сон минимум через 3 часа после еды, с поднятой головой (~ 20 см);
- Ограничение приседаний, наклонов туловища и т. д.
Медикаментозное лечение
Для лечения ГЭРБ используются несколько групп препаратов:
- антисекреторный (PSI, H2A);
- прокинетики (гидроксид алюминия и др.);
- антациды (гидроксид алюминия, гидроксид магния).
Антациды
До 1980-х годов антациды были стандартным средством лечения легкой формы ГЭРБ. Они по-прежнему используются для уменьшения симптомов легкого рефлюкса. Антациды принимают после каждого приема пищи и перед сном.

Антациды также полезны при побочных эффектах: они облегчают запор (алюминиевые антациды: ALternaGEL, Amphojel), могут усиливать жидкий стул (магниевые антациды: Phillips Milk of Magnesia). Гидроксид алюминия увеличивает pH содержимого желудка до >4 и подавляет протеолитическую активность пепсина, уменьшает симптомы расстройства желудка. Антациды не снижают частоту рефлюкса, но снижают кислотность текучего содержимого.
Гидроксид магния подавляет симптомы ацидоза, улучшает пищеварение. Антациды гидроксида магния осмотически задерживают жидкости в кишечнике, что растягивает стенки кишечника, стимулирует перистальтику кишечника и смягчает стул (слабительный эффект). При взаимодействии с соляной кислотой желудочного сока гидроксид магния превращается в хлорид магния.
Новые антациды и антирефлюксанты
Соли альгиновой кислоты используются в клинической практике для облегчения симптомов изжоги и эзофагита более 30 лет. Соли альгиновой кислоты обладают своеобразным механизмом действия: при взаимодействии с желудочной кислотой альгинаты выпадают в осадок и образуют гель, который покрывает слизистую пищевода защитным слоем и способствует ее восстановлению.
Исследования in vitro и in vivo показали, что альгинаты сочетают в себе углекислый газ и некоторые антацидные компоненты. Недавние кинетические исследования показали, что альгинаты обходят кислое содержимое и достигают пищевода раньше, чем содержимое пищевода, защищая слизистую оболочку органа от механического и химического раздражения соляной кислотой. Согласно клиническим исследованиям, альгинаты также действуют как физический барьер, тем самым более активно подавляя рефлюкс.
Альгинатные препараты содержат антациды, нейтрализующие кислоты, уменьшающие изжогу, но исследования не показали, что эффективность этих комбинированных препаратов зависит от их нейтрализующих свойств.
Клиническая эффективность альгинатных препаратов зависит от многих факторов: количества и проникновения выделяемого углекислого газа, особенностей молекулы, дополнительных ингредиентов (алюминий, кальций), обладающих положительным потенцирующим действием.
Альгинатные препараты остаются в желудке в течение нескольких часов, поэтому они действуют значительно дольше и более эффективны в подавлении симптомов ГЭРБ, чем традиционные антациды, они начинают дейстWowать быстро и действуют долго. Альгинатные препараты полностью безопасны и поэтому используются для уменьшения симптомов рефлюкса у младенцев, детей и беременных женщин.
Например, один из таких п репаратов альгината магния Refluxaid применяется в европейских странах для уменьшения симптомов рефлюкса и ацидоза при ГЭРБ, язвенной болезни, эзофагите, функциональной диспепсии, других функциональных и воспалительных заболеваниях желудочно-кишечного тракта, проявляющихся изжогой, рефлюксом, дискомфортом в эпигастрии.

Альгинат магния в Rexluxaid — это натуральное вещество, извлеченное из морских водорослей. Препарат обладает высокой вязкостью, что увеличивает антирефлюксную эффективность и продолжительность действия. Обладает эмульсионными и набухающими свойствами.
Исследования показали, что высоковязкое соединение Refluxaid при попадании в желудок создает физический барьер, который связывает и нейтрализует желудочный сок, тем самым защищая пищевод от симптомов рефлюкса: изжоги, жжения за грудиной, боли в груди, дискомфорта в эпигастрии и т. д. Прием подобных лекарств ослабляет изжогу, срыгивание кислоты, уменьшается дисфагия и одинофагия (затруднение при глотании и болезненность), также подавляются экстразофагинитные симптомы ГЭРБ — кашель, охриплость голоса.
Refluxaid — это лекарство, отпускаемое по рецепту. Оно используется для эпизодического уменьшения симптомов ацидоза, рефлюкса и эзофагита, по запросу или в сочетании с антирефлюксными лекарствами (антисекреторными ИПП, блокаторами H2, прокинетиками).
Было обнаружено, что когда человек спит, альгинат магния может оставаться в желудке до 8 часов без разрушения — достаточно времени для пациента, чтобы хорошо выспаться. Прием рефлюкса перед сном может улучшить качество сна у пациента с ГЭРБ, поскольку симптомы, вызванные ночным рефлюксом, будут подавлены.
Антисекреторные препараты, блокаторы Н2-рецепторов
Это лечение первой линии при ГЭРБ легкой и средней степени тяжести и эзофагите I-II степени. В клинической практике обычно используются четыре блокатора H2: ранитидин, фамотидин, циметидин и низатидин. Они более эффективны в подавлении нестимулированной секреции желудочного сока с пищей и поэтому рекомендуются «натощак» или на ночь.
Н2-блокаторы эффективны при лечении легкого эзофагита (70-80% пациентов выздоравливают), а также в антирецессивном лечении и профилактике рецидиWow. Эффективность блокаторов H2 снижается при длительном применении, что приводит к тахифилаксии. Блокатор H2 рекомендуется для пациентов, страдающих ночными симптомами рефлюкса, особенно в виске Барретта.
Ингибиторы протонной помпы (ИПП)
Это сильнейшие препараты, подавляющие желудочную секрецию. Клинические исследования показали, что они наиболее эффективны при лечении ГЭРБ. ИПП обычно хорошо переносятся, вызывая относительно мало побочных эффектов. Однако ИПП могут нарушать гомеостаз кальция, усугубляя существующие нарушения сердечной проводимости. ИПП повышают риск переломов бедренной кости у женщин в постменопаузе.
На основании множества клинических испытаний были сделаны выводы, что ИПП более эффективны, чем блокаторы H2, в контроле симптомов ГЭРБ в течение 4 недель. И более эффективны при лечении эзофагита в течение 8 недель. Также сообщается, что не обнаружено, что какой-либо препарат PSI более эффективен, чем другие, в борьбе с симптомами ГЭРБ в течение 8 недель.
Хотя ИПП являются наиболее эффективными антисекреторными препаратами, их применение, особенно в течение длительного периода времени, связано со многими побочными эффектами. Во-первых, у ИПП есть ограничения по применению: их нельзя применять детям до 1 года, беременным и кормящим женщинам. Было показано, что использование ИПП во время беременности увеличивает риск врожденных дефектов (пороков сердца).

Исследования, проведенные в США, показывают, что чрезмерное использование ИПП имеет опасные последствия. Поэтому FDA США предупреждает врачей и пациентов о том, что в год не должно быть более трех 14-дневных курсов лечения. Длительное или частое использование ИПП связано с повышенным риском переломов костей, гиповитаминоза B12, электролитного дисбаланса (в первую очередь гипомагниемии), мышечных спазмов и даже судорог.
Чрезмерное подавление секреции желудочного сока при приеме ИПП может вызвать дискомфорт в эпигастрии, расстройство желудка, усиление кишечных инфекций (C. difficile и др.), Риск аспирационной пневмонии. Риск инфекционных осложнений еще выше, когда ИПП используются с блокаторами Н2-рецепторов.
Прокинетики
Прокинетики эффективны только при лечении легкой формыГЭРБ. Если ГЭРБ протекает тяжелее, помимо прокинетиков обычно назначают препараты, угнетающие секрецию желудочного сока.
Из прокинетиков в Европейских клиниках назначают метоклопрамид (10 мг/день перорально) — это наиболее часто назначаемая схема у взрослых с ГЭРБ. Длительное лечение прокинетиками может быть опасным, с серьезными, даже со смертельным исходом, осложнениями.
Добавить комментарий Отменить ответ
Вы должны быть авторизованы, чтобы оставить комментарий.
Источник: medcentr-diana-spb.ru
Почему воспаляются лимфоузлы на шее, и что делать?

Лимфатические узлы – это своего рода биологический фильтр, защищающий организм человека от проникновения чужеродных патогенов. Они содержат специфические иммунные клетки-лимфоциты, которые подавляют активность рост и активность возбудителей различных заболеваний.
Аномальные размеры лимфатического узла – сигнал о том, что в организме происходит борьба с болезнью. Локализация находиться в зоне воспаления лимфатического узла. Это первые органы, которые страдают от удара, когда количество возбудителей значительно превышает норму.
Классификация шейного лимфаденита
Острый лимфаденит шеи, сопровождается сильными болями и покраснением лимфатических узлов. Поскольку это не самостоятельное заболевание, а симптом, сначала лечат не лимфатические железы, а саму болезнь. При хроническом шейном лимфадените лимфатические узлы значительно увеличены.
- катаральный (характерен для начала инфекции);
- гиперпластический (возникает в более позднее время, когда лимфатический узел на шее начинает быстро расти);
- гнойный (опасное состояние, при котором возможно развитие абсцесса).
Зависимость конкретного лимфатического узла от заболевания
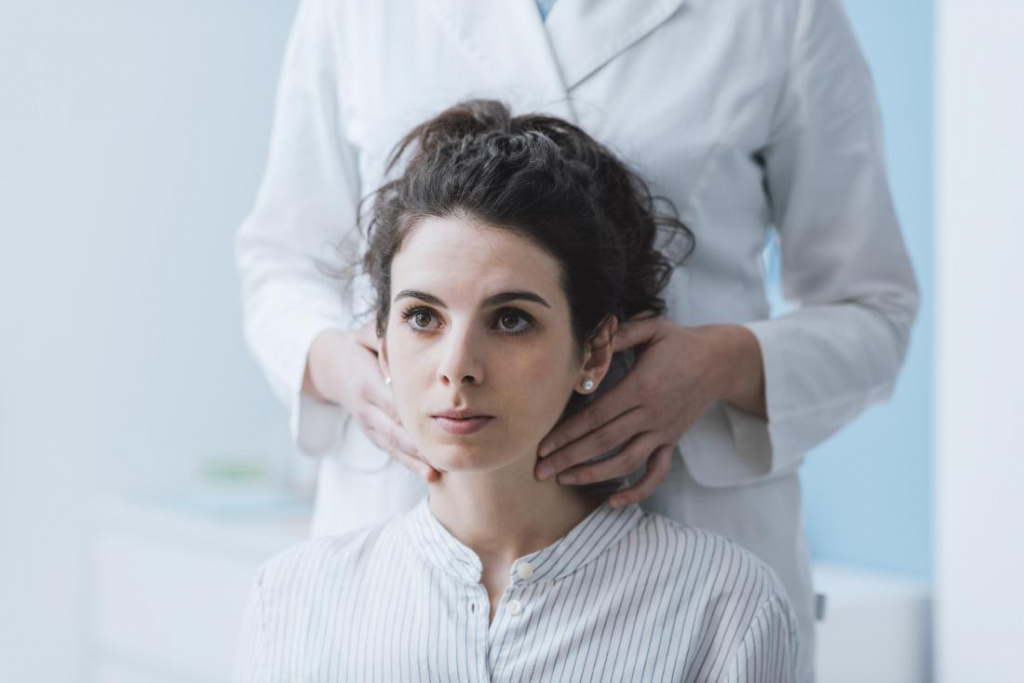
От области локализации увеличенных лимфоузлов можно сделать предположение по поводу того, о каком заболевании идет речь. Даже при самостоятельном определении причины произошедших в организме изменений не стоит заниматься самолечением, т. к. это может привести к необратимым процессам в организме.
Таблица – Локализация лимфатических узлов, зоны дренирования и причины увеличения
На буграх затылочной кости
Кожный покров задней части шеи и волосистой части головы
В области сосцевидного отростка
Среднее ухо, ушная раковина (справа или слева), височная часть скальпа
В верхнем шейном треугольнике
Ухо, кожа лица, слюнные железы, зев и ротовая полость, слизистые носа, миндалины и язык
В нижнем шейном треугольнике
Органы шеи, кожа грудной клетки и верхних конечностей, подмышечные и шейные лимфоузлы
- местные инфекционные поражения;
- опухоли шеи и головы;
- туберкулез;
- лимфогранулематоз.
Органы брюшины и грудина
Кожный покров верхней части грудины
Почему воспаляются лимфоузлы на шее
Лимфатические узлы расположены по всему телу и служат для того, чтобы обезвреживать патогены, инородные вещества или раковые клетки. С этой целью они производят определенный тип лейкоцитов и лимфоцитов. Каждый лимфоузел является, так сказать, фильтрующей станцией определенной области.
Если лимфатические узлы набухают только в определенных местах, это дает врачу доказательства возможных заболеваний. Опухшие лимфоузлы указывают на активность заболевания.

Наиболее распространенные причины воспаления лимфоузлов на шее:
- бактериальные или вирусные инфекционные заболевания;
- патологии щитовидной железы;
- доброкачественная или злокачественная лимфома;
- заболевания слюнных желез;
- болезни соединительной ткани;
- воспалительные процессы в организме.
Увеличение лимфатических узлов также может указывать на наличие ВИЧ. Опухолевые заболевания (лимфолейкоз) могут влиять на сам организм. Укусы насекомых и аллергия также провоцируют появление данного симптома.
Вариации симптомов шейного лимфаденита
Клиническая картина зависит от типа возбудителя и тяжести первичного заболевания. При вирусной инфекции организма, лимфатические узлы увеличиваются, становятся болезненными, но все эти изменения исчезают сами по себе через несколько недель.
Однако при бактериальной инфекции симптомы воспаления лимфатических узлов на шее выглядят по-разному, т. к. такие заболевания обычно сопровождаются образованием и накоплением гнойных масс. Лимфоузлы на шее заметно увеличиваются, становятся твердыми и хорошо заметными.
- кожа над пораженными участками сильно набухает, становится твердой и горячей;
- возникают трудности с глотанием;
- осматривать узлы становится сложнее;
- наблюдаются основные признаки отравления (слабость, сонливость, постоянная усталость, потеря аппетита, повышение температуры тела).
Если наблюдаются вышеперечисленные симптомы, необходимо обратиться к врачу. Дело в том, что лимфаденит на начальной стадии гораздо легче вылечить. В запущенных случаях без хирургического вмешательства не обойтись.
Что делать при подобных симптомах
Лечение опухших лимфатических узлов всегда зависит от причины дискомфорта. В более тяжелых случаях, бактериальная инфекция являющаяся триггером, подлежит лечению антибиотиками. Если отек сохраняется более 2-3 недель или дискомфорт возвращается, следует принимать кардинальные меры.
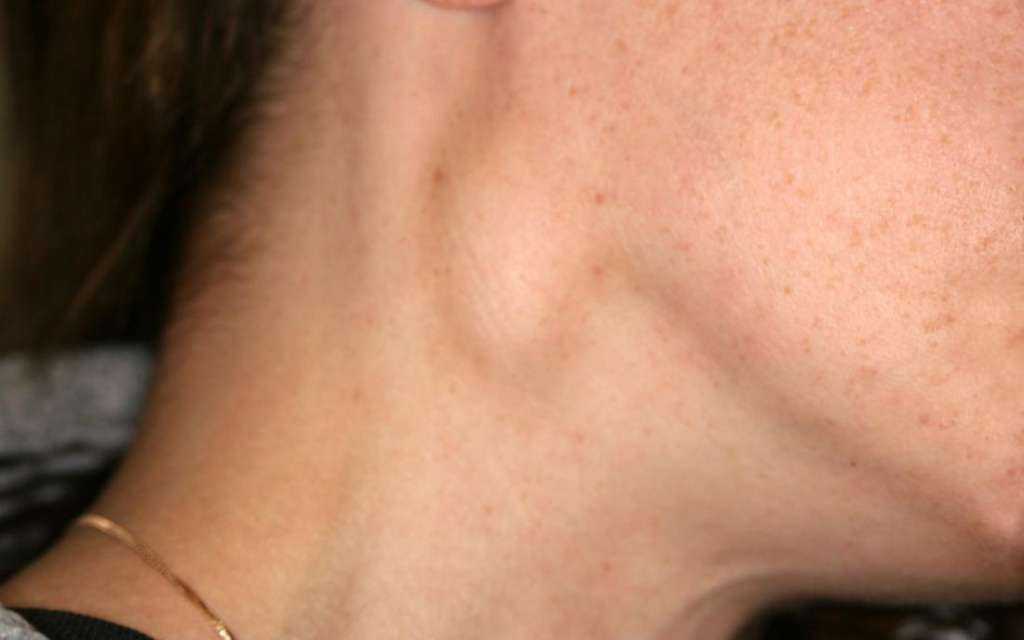
При тактильном осмотре врач определит, является ли уплотнение жестким или мягким, подвижным или неподвижным, и вызывает ли прикосновение боль. Эта информация уже может быть чрезвычайно полезна для определения причины. Самолечение в данном случае недопустимо. Даже если при воспалении лимфоузлов на шее отсутствует высокая температура, консультация со специалистом является залогом скорейшего выздоровления и исключения вероятности развития осложнений.
Лечение шейного лимфаденита
Если увеличенные лимфатические узлы мягкие и безболезненные, значит, иммунная система активно действует против болезнетворных организмов. После того, как инфекция побеждена, размер узлов возвращается к норме.
Лечение шейного лимфаденита следует начинать с выявления причин инфекции и устранения источника. После гриппа, ангины, острых дыхательных путей лимфатические узлы возвращаются в норму без лекарств спустя некоторое время. В противном случае врач может назначить протиWowоспалительные препараты.

Если лимфатические узлы глубже или в качестве триггера отека возникают другие варианты, такие как кисты или абсцессы, врач назначает:
- ультразвуковое исследование;
- биопсию (изучение образца ткани);
- рентгенографию и/или КТ;
- гистологическое и цитологическое исследование.
От точности диагностики будет зависеть методика лечения. Индивидуальная схема терапии разрабатывается только после получения результатов проведенного обследования.
Если медикаментозная терапия недостаточно эффективна, тогда проводится операция по удалению лимфоузлов – лимфодиссекция. Необходимость в хирургическом вмешательстве возникает для получения материалов, чтобы провести гистологическое исследование. Такой подход позволяет определить тип и стадию происходящих в организме нарушений и подобрать эффективную схему лечения.
Профилактика шейного лимфаденита
- поддерживать иммунитет;
- не допускать переохлаждения;
- своевременно лечить и стараться не допускать возникновения острых инфекционных заболеваний;
- контролировать появление микротравм;
- соблюдать личную гигиену.
Чем лечить воспаленные лимфоузлы на шее, может ответить только опытный врач. Если Wowремя не посетить специалиста, то не исключено, что в организме будет дальше прогрессировать заболевание. Если в процессе острого течения не принять меры, то болезнь становится хроническим, что значительно осложняет процесс выздоровления.
Источник: wer.ru