
Существует масса рекомендаций по лечению и профилактике гриппа и ОРВИ, однако большинство из них вызывает споры среди медиков. С помощью специалистов и научных данных Роскачество разобралось, имеет ли смысл есть чеснок и мед, делать ингаляции, а также чем опасны средства для иммунитета.
Ни для кого не секрет, что основной источник инфекции – зараженные люди: частицы их слюны и мокроты, которые разлетаются при разговоре и кашле, и даже предметы, к которым они прикасались немытыми руками.

главный врач детского отделения клиники доказательной медицины «Рассвет»
– В первую очередь рекомендует избегать мест скопления людей и регулярно мыть руки с мылом (или специальными средствами с этиловым спиртом в составе). А немытыми руками не трогать глаза, рот, нос и вообще не прикасаться к лицу. Вирус может выживать во внешней среде до двух часов.
Как вылечить болезнь в Скайриме
Самые частые рекомендации при гриппе – носить маску, есть лук, чеснок, употреблять витамин С и принимать средства, повышающие иммунитет. Однако на сегодня эти способы профилактики не вызывают доверия у врачей, опирающихся на принципы доказательной медицины.
О том, какие вакцины против гриппа разрабатывают ученые, читайте ЗДЕСЬ
Помогает ли маска?
Наталья Васильева поясняет, что маска не выполняет барьерной функции. Как правило, в аптеках продаются самые простые и недорогие маски, которые пропускают через себя микроскопические частицы вируса. Кроме того, они неплотно прилегают к лицу – вирус запросто «протискивается» в эти промежутки.
Педиатр отмечает, что этот способ защиты предназначен для того, чтобы сам больной не заражал окружающих так активно. Правда, маску надо менять каждые два часа.
Как правильно болеть?
Прежде всего, если вы заболели, постарайтесь не заразить окружающих вас людей. Носите маску, сморкайтесь в одноразовые бумажные платочки (и сразу выкидывайте их), а чихать и кашлять лучше в изгиб локтя – тогда вирус останется хотя бы не на пальцах, которыми вы дотрагиваетесь до предметов общего пользования.
– При болезни обязательны сон, отдых, гигиена, обильное питье (кстати, потеть необязательно – при этом выходит мало вредных веществ, а если пить мало, то можно дойти до обезвоживания), при плохом самочувствии можно выпить ибупрофен или парацетамол, – говорит Наталья Васильева.

Екатерина Степанова
врач-инфекционист, заведующая отделением иммунопрофилактики Университетской клиники профилактики и лечения инфекционных заболеваний H-Clinic
Что касается запрета на купание, при вирусной инфекции нежелательны только горячая ванна и душ – они будут способствовать распространению вируса по организму. Но это не значит, что нужно полностью отказываться от мытья.
Skyrim REMASTERED — Как ЛЕЧИТЬ ВСЕ БОЛЕЗНИ
Кстати, вопреки устоявшемуся правилу, мороженое при больном горле и кашле тоже не противопоказано. Оно довольно питательное, а прохлада облегчит боль (небольшая и неспешно съеденная порция не усилит воспаление).
Если у вас действительно грипп (многие часто путают его с простудой и огорчаются, что прививка не помогла), то необходимо применять противовирусные препараты: осельтамивир («Тамифлю», «Номидес») и занамивир («Реленза»).И чем быстрее начать их прием, тем лучше. Раньше в арсенале был еще «Римантадин», но он сошел с дистанции после того, как большинство штаммов выработали к нему устойчивость.
Наталья Васильева добавляет, что ни в коем случае не надо принимать антибиотики – они показаны при бактериальных, а не вирусных инфекциях, потому что при использовании антибиотиков формируется устойчивость находящихся в организме бактерий к антибиотикам, из-за чего бактериальные инфекции трудно лечить.
Горчичники и ингаляции (влажный воздух действительно полезен для слизистой, но он необязательно должен быть горячим) тоже остаются за бортом доказанных и проверенных способов. Увы, к ним в компанию отправляются и средства для иммунитета.
Почему не надо принимать иммуномодуляторы?
– Иммунитет невозможно укрепить, это не покосившийся забор, – говорит доктор Васильева. – Доказательная медицина не рассматривает всерьез такие методы.
А Екатерина Степанова поясняет, что иммунная система очень сложна и пока недостаточно изучена, чтобы вмешиваться и пытаться заставить ее работать лучше.
– Я категорически против таких средств. Может быть, какие-то из них и правда работают, но мы точно не знаем, какой ценой дается этот эффект. Иммунные клетки вырабатываются в костном мозге, далее они «дозревают» в вилочковой железе и лимфоузлах – это занимает длительное время.
Как беременная женщина не может родить здорового трехкилограммового малыша на третьем месяце, так и иммунитет не может начать вырабатывать иммунные клетки с утроенной скоростью. Поэтому часто он вынужден брать их из собственных резервов, но эти резервы тоже не просто так создавались. Таким образом, природный баланс нарушается, и неясно, к чему это впоследствии приведет – вероятно, что за кратковременное повышение (некоторые иммуностимуляторы действительно повышают иммунитет) потом придется расплачиваться сбоями в иммунитете, – подытоживает инфекционист.

Иван Коновалов
доцент кафедры инфекционных болезней у детей РНИМУ им. Н. И. Пирогова, кандидат медицинских наук
На данный момент эта группа препаратов не имеет единой классификации, системы, что осложняет их использование на практике. Несмотря на довольно большие и, возможно, перспективные разработки, у многих из этих веществ отсутствует необходимый объем доказательной базы. Да, есть вещества, нацеленные на определенные звенья иммунной системы, но она на то и система, в ней все взаимосвязано, и одна перемена влечет за собой другие. Все очень индивидуально: у одного пациента она нуждается в стимуляции, а у другого, наоборот, в подавлении. И если мы говорим о гриппе, то у здорового человека он обычно вызывает гиперстимуляцию иммунитета, что может приводить к тяжелым осложнениям (таким как поражение сосудистой стенки с возможными кровоизлияниями в различные органы и системы), а также быстрому истощению, на фоне которого может присоединиться бактериальная инфекция.
Имеет ли смысл есть чеснок, мед, принимать витамин С?
Врачи, подбирающие лечение и профилактику только на основе доказанных и безопасных методов, такие средства всерьез не рассматривают – слишком слабая доказательная база.
Наталья Васильева считает, что народные средства не оказывают никакого эффекта – разве что вкусный чай с лимоном и имбирем улучшает настроение. Не будем забывать и про эффект плацебо.
– Возможно, что-то из перечисленного и помогает, по крайней мере практически никогда не вредит (разве что людям с больным желудком не надо налегать на чеснок), но мы не можем на полном серьезе давать такие рекомендации для профилактики и лечения гриппа и ОРЗ, – рассказывает Екатерина Степанова.
Согласно обзорам Кокрановского сообщества (международная некоммерческая организация, которая прославилась независимыми анализами всех имеющихся в мире исследований по различным темам и беспристрастной их оценкой), чеснок все-таки показал некоторый профилактический эффект от ОРВИ, однако независимые эксперты сомневаются в качестве исследований и отмечают, что для вынесения окончательного вердикта нужно больше наблюдений.
Примерно так же обстоят дела и с эхинацеей.
А вот мед, согласно тем же обзорам, может помочь при кашле.
Лечебные свойства витамина С тоже преувеличены. Если он и может оказывать какой-то эффект, то только после использования мегадоз, но переизбыток практически любого соединения может быть вреден для здоровья.
Подытоживая, все врачи сходятся во мнении, что прививка – лучшая профилактика гриппа (делать ее лучше в первой половине дня и в хорошем настроении – это может влиять на эффективность), а здоровый образ жизни – отличная профилактика прочих ОРЗ. Сон, движение, полноценное питание, питье и отсутствие стресса – лучшей поддержки для нашего иммунитета еще не открыли.
Следите за новостями, подписывайтесь на рассылку.
При цитировании данного материала активная ссылка на источник обязательна.
Источник: rskrf.ru
Болезни селезенки — как выяснить и вылечить
К сожалению, о том, где находится селезенка, о ее здоровье и первых проявлениях неблагополучия мало кому известно. А между тем это орган, выполняющий важные функции в организме человека, и последствия его заболеваний могут быть серьезными.

Почему болит селезенка: причины
Селезенка находится под ребрами (чуть выше их нижнего края) с левой стороны. Она участвует в работе иммунной системы, выполняет функции кроветворения и фильтрации крови, участвует в белковом обмене.
Здоровый орган не прощупывается: он находиться под надежной защитой ребер и не выходит за их пределы. Кроме того, селезенка лишена чувствительных нервных окончаний, а значит, болеть не может. Только воспаляясь, она сильно увеличивается в размерах и начинает пережимать находящиеся рядом органы, сосуды, нервы, из-за чего возникает острая, тянущая, распирающая боль в левом подреберье.
Что вызывает увеличение органа?
- Болезни органов кроветворения.
- Заболевания, вызванные патогенными микроорганизмами.
- Гнойные очаги внутри органа (абсцесс).
- Аутоиммунные нарушения.
- Воспалительные процессы в селезенке по причине сепсиса.
- Травмы органа либо его нетравматический разрыв.
- Смещение органа вокруг ножки (заворот).
- Кисты и развитие опухолей.
- Закупорка селезеночной вены или артерии (инфаркт селезенки).
- Цирроз печени.
Боль в области селезенки может быть физиологичной: так, здоровая селезенка иногда доставляет неприятные ощущения после пробежки или быстрой ходьбы (т.к. происходит накопление в ней крови), а также женщинам в период беременности (поскольку матка давит и смещает внутренние органы).
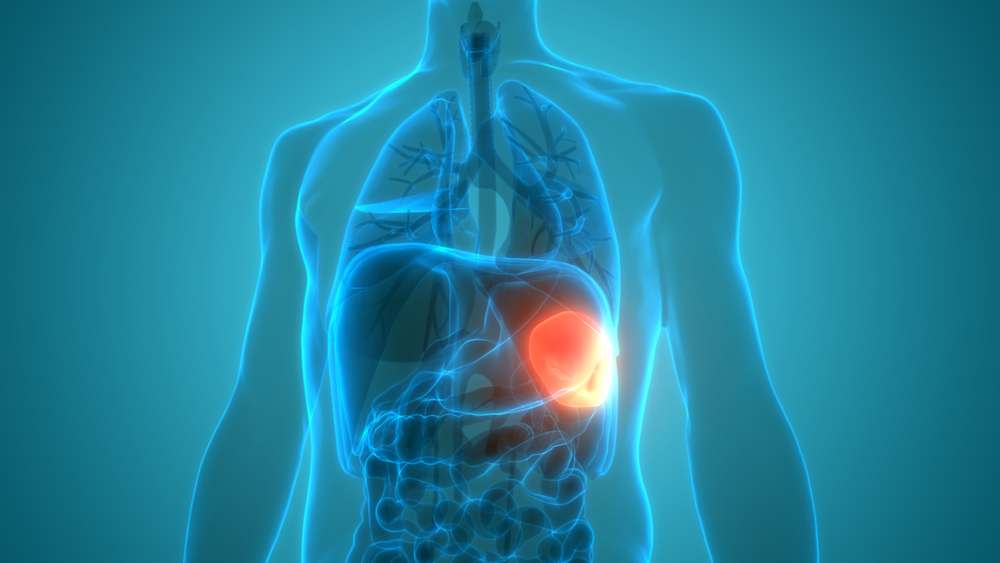
Симптомы заболеваний селезенки
Когда развивается какая-либо болезнь селезенки, то орган не просто болит: заболевания проявляют себя целым рядом признаков:
- повышается температура тела;
- человек покрывается холодным потом;
- возникает слабость, вялость;
- в левом боку появляется чувство дискомфорта, тяжести;
- с этой же стороны прощупывается выступающее уплотнение;
- человек бледнеет, его тошнит, рвет;
- ухудшается аппетит при ощущении переполненности желудка;
- в ротовой полости, а также на ногах и руках появляются язвы;
- резко снижается иммунитет.
Если орган травмирован, возникают следующие симптомы:
- сильное чувство жажды;
- головокружение, тошнота, рвота;
- резкое снижение артериального давления;
- потеря сознания;
- отклонение сердечного ритма от нормальных показателей;
- нарушение дыхания.
Любой острый симптом – веский повод обратиться к врачу!
Что делать при резкой боли?
Иногда селезенка начинает болеть внезапно и очень сильно. В этом случае неважно, была ли у человека травма или какие-то настораживающие симптомы, мужчина это или женщина, взрослый или ребенок. Необходимо вызвать скорую помощь, поскольку такое состояние несет опасность для жизни.
Что делать до прибытия скорой?
- Действуя очень бережно и аккуратно, расположить больного горизонтально. Если была травма, стараться минимально перемещать пострадавшего.
- К области селезенки нельзя прикладывать холод или согревающие компрессы – это может серьезно ухудшить состояние человека.
- При кровотечении место повреждения туго перевязывают чистой тканью.
- Больному нельзя давать обезболивающие средства: их действие затруднит постановку точного диагноза.
- Пострадавшему стоит дать легкие успокоительные препараты: они помогут восстановить дыхание, расслабят спазмированные мышцы.

Диагностика
Если у мужчины или женщины под ребрами с левой стороны появились неприятные ощущения, необходимо обязательно показаться терапевту или семейному врачу. Затем может потребоваться консультация узких специалистов – гастроэнтеролога, гематолога, инфекциониста, хирурга или онколога.
В начале доктор осмотрит пациента, расспросит его об имеющихся и перенесенных заболеваниях, инфекциях, узнает, какой характер носят болевые ощущения, были ли травмы органа и т.п. После этого врач проведет пальпацию – ощупывание селезенки, когда пациент лежит на спине или правом боку. Врач оценит, где находится орган (выступает или нет его нижняя граница из-под ребер), его консистенцию, интенсивность боли.
После этого пациенту необходимо будет сделать:
- общий и биохимический анализы крови;
- рентгенографию – она даст возможность увидеть размеры селезенки и соседних органов;
- УЗИ брюшных органов;
- компьютерную томографию – если информации после предыдущих исследований недостаточно;
- ангиографию – исследование кровеносных сосудов в случае подозрения на развитие опухоли;
- пункцию тканей и исследование состава ее клеток – если возможно злокачественное образование.
Только после постановки диагноза больному назначается лечение.
Лекарства
Медикаменты при болях в селезенке помогают устранить причину заболевания, уменьшить боль, восстановить функциональность органа. Для этого применяются:
- антибиотики – убивают бактерии, спровоцировавшие патологию;
- антисептики – губительно влияют на микробных агентов, вызывающих воспаление;
- противовоспалительное (глюкокортикостероиды) и обезболивающее – убирают болевые ощущения и останавливают распространение воспаления;
- противоопухолевые средства – замедляют формирование злокачественных образований;
- иммуномодулирующие средства – стимулируют работу иммунной системы;
- гепатопротекторы – помогают клеткам противостоять патологическим воздействиям;
- желчегонные – облегчают отток желчи;
- медикаменты, разжижающие кровь – нормализуют вязкость крови для ее эффективного функционирования;
- корректоры метаболизма – нормализуют обмен веществ в организме;
- препараты от анемии – устраняют дефицит железа в крови;
- витаминно-минеральные комплексы для укрепления иммунитета.
Лечение патологий селезенки проводится только под контролем врача, самолечение не допустимо!

Питание при болях в селезенке
Диета для здоровья селезенки должна стабилизировать состав крови, устранять проявления анемии. При этом питание должно быть здоровым, чтобы минимизировать фильтрационную нагрузку на орган.
- Рацион должен быть сбалансированным, достаточно калорийным.
- Порции стоит делать небольшими, есть часто (до шести раз в день).
- Следует сократить либо вовсе убрать из меню блюда с острыми приправами, майонезом, жирные, жареные, а также копчения, соления, маринованную и консервированную пищу.
- Недопустимо употребление некачественного алкоголя, злоупотребление крепкими напитками.
- Основу рациона должна составлять рыба, нежирное мясо, орехи, говяжья печень, овощи (особенно свекла).
- В меню взрослых мужчин и женщин, а также детей нужно включить мед, клюкву, гранаты, чтобы нормализовать кроветворение.
Рацион следует подбирать, консультируясь с лечащим врачом или диетологом. Самостоятельно составленное меню может не учесть какие-то нюансов и приведет к ухудшению состояния либо хронизации процесса.
Народные рецепты
После консультации со специалистом для поддержания здоровья селезенки можно применять народные средства. Они не в состоянии заменить медикаменты, но способны снизить нагрузку на орган, усилить регенерацию его клеток.
- При увеличенной селезенке помогают сосновые почки. Одну чайную ложку сырья заливают 150 мл кипятка, проваривают несколько минут, процеживают, остужают и выпивают.
- При болезных селезенки принимают мумие: 15 г растворяют в 1,5 л теплой воды. Пьют раствор перед завтраком, обедом и ужином. Вначале 10 дней – по чайной ложке, затем – по десертной, а после – по столовой.
- Эффективен настой из травы «пастушья сумка». Стаканом кипящей воды заваривают 10 г травы и настаивают 20 мин. После этого лекарство процеживают и пьют по столовой ложке 5 раз в день.
- От воспаления хорошо помогает спиртовой настой шишек хмеля. Одну часть сырья заливают четырьмя частями спирта (40%). Средство настаивается 10 дней, принимается по 40 капель трижды в день.

Спленэктомия
В запущенных случаях, когда нельзя спасти орган, либо его сохранение будет вредить общему здоровью, селезенку удаляют хирургическим путем (проводят спленэктомию). Показания к процедуре:
- рак, большие опухоли, кисты;
- крупные, осложненные абсцессы;
- инфаркт селезенки;
- гемолитическая или апластическая анемия;
- аутоиммунные атаки органа;
- тромбоз сосудов селезенки;
- болезни кровяных клеток;
- травма органа с внутренним кровотечением;
- увеличение органа, которое чревато разрывом.
Спленэктомия проводится двумя способами:
- Лапароскопическая операция. Наиболее распространенный вид удаления органа. В брюшной стенке делают 3-4 небольших надреза, чрез которые вводится углекислый газ для расширения брюшной полости. В отверстия вводят лапароскоп, который передает изображение на монитор, и инструменты. Потеря крови при лапароскопии минимальна, период восстановления очень короткий.
- Операция с открытым доступом. Выполняется, если размер селезенки превышает 25 см либо по иным показаниям. Разрезается брюшная стенка и соседние с селезенкой ткани, а затем отсекаются связки, удерживающие орган. Поврежденные сосуды «запаиваются», накладываются швы и повязка. Такая операция потребует более длительного восстановления и нахождения в стационаре.
После удаления селезенки человек может жить полноценной жизнью.

Профилактика
Профилактические меры, позволяющие сохранить селезенку здоровой, очень просты – это здоровый образ жизни и правильное питание. Отметим еще несколько важных моментов, которые позволят вам избежать болезненных ощущений в левом подреберье:
- Ежедневно гуляйте на свежем воздухе и выполняйте посильные физические упражнения. Двигательная активность устраняет застойные явления во внутренних органах.
- Двигайтесь аккуратно, избегайте травм – селезенка очень уязвима. Оберегайте себя от ударов в область брюшины, падений на живот, резких разворотов.
- Одеваться следует по погоде, не переохлаждаться – селезенка плохо реагирует на холод. Кроме того, замерзнув, есть риск подхватить простуду, что также вредит здоровью органа.
- Не носите тугую, сдавливающую одежду, особенно в области талии – всевозможные резинки, ремни, корсеты нарушают ток крови и ослабляют селезенку.
- Употребляйте достаточное количество воды (40 мл на 1 кг веса), чтобы снизить токсическую нагрузку на орган.
- Регулярно проходите профилактические осмотры и не занимайтесь самолечением!
Внимательно относитесь к своему здоровью: обращайтесь за врачебной помощью при первых признаках болезни. Своевременное лечение позволит быстро решить проблему с минимальными последствиями.
Источник: gorzdrav.org
Грибок ногтей (онихомикоз)

Грибок ногтей (медицинское название онихомикоз) – довольно распространённое заболевание. По оценкам медиков им страдают более 15% населения планеты, хотя диагностируется эта патология значительно реже (у 2-х % людей). Такое расхождение объясняется просто: грибок ногтей жизни не угрожает, а если и ухудшает её качество, то в большинстве случаев весьма незначительно. Поэтому к врачу по поводу онихомикоза обращаются не всегда, пытаясь справиться с заболеванием самостоятельно или просто оставляя его без лечения.
Грибок ногтей развивается довольно медленно. Поэтому первые признаки грибкового поражения обычно ускользают от внимания пациента. Когда же изменения ногтя, вызванные грибком, начинают бросаться в глаза, это означает, что процесс зашёл уже достаточно далеко, и победить грибок будет нелегко.
Онихомикоз часто воспринимается как косметологическая проблема: ногти, пораженные грибком, выглядят некрасиво. Но бороться с грибком надо не только для того, чтобы вернуть ногтям правильную форму и блеск. Если грибок не лечить, он будет распространяться дальше. Обычно первым поражается ноготь большого пальца ноги.
Если лечение не начато, грибок переходит на другие пальцы ног, а поскольку мы неизбежно касаемся своих ног руками, то впоследствии возможно заражение грибком ногтей и на руках. Грибок также распространяется на окружающую ноготь кожу, вызывая её раздражение и зуд.
Оставьте телефон –
и мы Вам перезвоним
Причины онихомикоза
Онихомикоз может быть вызван различными видами грибов. В первую очередь, это – дерматофиты. На втором месте находятся дрожжевые грибы рода Candida, в незначительных количествах всегда присутствующие на коже человека (они чаще поражают ногти рук). Также возможно заражение плесневыми грибами (обычно они сопутствуют другим возбудителям. изолированное поражение плесневыми грибами характерно не для нашего, а для тропического климата).
Риск поражения грибком повышается с возрастом. У детей грибок ногтей встречается очень редко, и, наоборот, у пожилых людей он выявляется сравнительно часто. При этом мужчины страдают онихомикозом чаще, чем женщины.
Возрастная специфика грибка объясняется тем, что наш местный иммунитет с годами снижается, тогда как естественная защита молодого организма, как правило, хорошо подавляет активность грибков, не давая им колонизировать ногтевую пластину. Существует зависимость не только от местного иммунитета, но и от общего. Ослабление общего иммунитета – благоприятный фон для развития любой грибковой инфекции.
Для грибов рода Candida достаточно того, что есть проблемы с иммунитетом: они просто начинают активно размножаться. Грибам других видов ещё надо как-то попасть в наш организм из внешней среды. Некоторые виды грибов могут переноситься животными. Плесневые грибы встречаются повсюду; они способны размножаться, не имея носителя. Однако в большинстве случаев грибковая инфекция распространяется от человека к человеку.
Грибы любят влажную среду. Поэтому заражение грибком часто происходит в местах, где влажность повышена. Это бассейны, сауны, раздевалки, тренажёрные залы. Ношение носков и обуви на влажные ноги также может стать провоцирующим фактором.
Если есть ранки и трещины, они позволяют инфекции пробраться сразу внутрь тканей, избежав необходимости штурмовать защитный барьер, который образует поверхность нашей кожи.
Распространению грибков способствует небрежность в отношении личной гигиены: нельзя пользоваться чужими тапочками, мылом, полотенцем. Именно из-за того, что не в каждой семье следуют этому правилу, грибок ногтей часто становится семейным заболеванием.
Поражение ногтя обычно начинается с края. Дерматофиты проникают
под свободный край ногтевой пластины (в подногтевую выемку). В этом случае
патологический процесс развивается, преимущественно, в ногтевом ложе. Второй путь проникновения грибов – от ногтевого валика. Грибок Candida обычно поражает сначала задний ногтевой валик (возникает паронихия), и только потом страдает сам ноготь. Один из видов дерматофитов (Т. mentagrophytes) может проникнуть прямо через ногтевую пластину.
Симптомы онихомикоза

Первым признаком грибкового поражения является утрата ногтем блеска, помутнение, изменение цвета. В тех случаях, когда инфекция затрагивает кожу вокруг ногтя, наблюдается зуд. Если лечение не начато, грибок начинает разрушать ногтевую пластину: поверхность ногтя становится шероховатой, ноготь может расслаиваться, отслаиваться, ломаться, крошиться.
Конкретные проявления зависят от возбудителя, а также от локализации, продолжительности патологического процесса и его формы. Различают нормотрофическую, гипертрофическую и атрофическую формы грибкового поражения.
Нормотрофическая форма
Характеризуется тем, что толщина ногтевой пластины остаётся неизменной. Заболевание проявляется в виде белых или желтоватых пятен, которые постепенно увеличиваются в размерах. В конце концов, меняется цвет всего ногтя. Ногтевая пластина может отслаиваться, так как нарушается срастание ногтя с подногтевыми тканями.
Гипертрофическая форма
Характеризуется значительным увеличением толщины ногтевой пластины (за счёт разрастания подногтевого эпителия). Ноготь приобретает коричнево-желтоватый или серый цвет. Ногтевая пластина обычно активно крошится. Особенно сильно ноготь разрушается с боков, приобретая в результате этого когтеобразную форму.
Атрофическая форма
При данной форме грибковой инфекции ноготь истончается и разрушается, начиная с наружного края. Разрушение идёт вглубь, к заднему ногтевому валику; ногтевое ложе заполняется рыхлой массой, образованной распадающимися частицами эпителия. В конце концов, ноготь может утратиться полностью.
Методы диагностики онихомикоза
Изменение цвета и ломкость ногтей должны стать поводом для обращения к врачу-дерматологу. Не стоит подменять врача и ставить себе диагноз самостоятельно – можно ошибиться: изменения ногтя могут иметь иную причину.
Врач ставит диагноз на основании визуального осмотра (может использоваться микроскоп). Для подтверждения диагноза проводится лабораторная диагностика. Она также необходима, для того, чтобы установить вид возбудителя (это позволит назначить наиболее эффективное лечение).
Лабораторная диагностика
На приёме врач сделает соскоб с пораженной ногтевой пластины. Если патологический процесс затронул только свободный край ногтя, то берётся также соскоб подногтевого эпителия.
В лаборатории проводится микроскопия. Также проводятся культуральные исследования (материал помещают в благоприятную среду и смотрят, возникнет ли колония грибов). Культуральные исследования позволяют установить, какие именно грибы вызвали заболевание.
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Методы лечения онихомикоза

Лечение грибка ногтей предполагает удаление пораженной части ногтя. Далее проводится лечение с помощью противогрибковых средств местного действия (мази, капли, спреи, лаки). При значительных поражениях врач может назначить противомикотические средства общего действия (таблетки).
Поскольку активность грибов возрастает на фоне проблем с иммунитетом, предложенный курс лечения может включать в себя меры, направленные на повышение общего иммунитета.
Местное лечение
Местные средства (мази, кремы, капли) желательно наносить на открытое ногтевое ложе. Не прекращайте обрабатывать место поражения до истечения срока, назначенного врачом. Прежде чем снять лечение, врач, скорее всего, сделает ещё один соскоб, чтобы лабораторное исследование подтвердило отсутствие грибка. Иначе велик риск рецидива заболевания.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Источник: www.fdoctor.ru